家住在台東縣的林小姐,2018年,因為右眼出現脹痛,常常淚流不止又視力模糊,在當地醫院經檢查發現原來她的腦中有一顆1.5公分大的腦動脈瘤,如果不進一步治療,就像一顆不定時炸彈埋在她的腦裏,讓她驚慌不已,除了開顱手術之外,是否還有其他的治療方法?
林小姐的先生在網上搜尋,發現花蓮慈濟醫院有神經介入手術,不用開顱就能治療腦動脈瘤。於是,她來到花蓮求醫,並從神經科轉到神經血管介入診療科,由我們影像醫學部神經介入診療科團隊接手治療。
神經介入手術治療腦動脈瘤
腦動脈瘤又稱為「無聲的不定時炸彈」,這顆炸彈一旦破裂出血,就會引起出血性腦中風。動脈瘤形成的原因包含動脈壁長期受到血流不平均的壓力,使動脈血管鼓出如氣球般的一個囊泡,形成動脈瘤;另外,脆弱、受損的血管壁也會導致動脈瘤,尤其高血壓的病友是高危險群,更要注意控制好血壓。
預防腦動脈瘤破裂的治療方法有兩種術式,一是神經外科開顱手術,夾閉腦動脈瘤;另一種是神經介入手術,從腹股動脈穿刺透過導管輸送醫材栓塞腦動脈瘤。
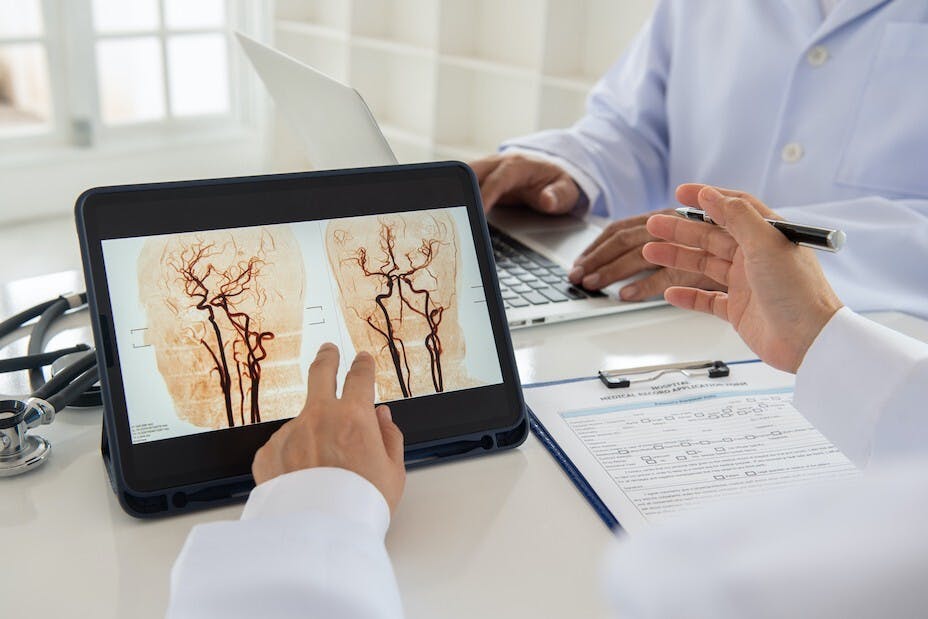
其中神經介入治療有白金線圈栓塞,將動脈瘤空間填滿,阻擋血流再沖刷動脈瘤;或以支架輔助栓塞;或置放血流導向裝置,使血流無法再進入瘤內,也能促進血管重建等三種栓塞腦動脈瘤的治療方式,不僅傷口小、恢復快,也能減少開顱的併發症,是治療腦動脈瘤的新選擇。
林小姐的顱內動脈瘤非常巨大,她在就醫之前,已飽受頭痛折磨近三年,卻不以為意,直到眼睛出狀況才就醫;我們以神經介入手術為林小姐裝上如網眼細緻的血流導向裝置來治療,使血流直接跨過動脈瘤口,不再流進瘤裏,經過追蹤半年後,1.5公分大的動脈瘤就幾乎消失了。現在的林小姐眼睛不會痠痛,也不會一直流淚,頭痛症狀也大大改善,生活品質也得到提升。
健康生活預防腦動脈瘤
為了讓民眾更認識動脈瘤,我在最近舉辦的衛教講座中,也特別邀請高齡整合照護科許晉譯醫師來解惑,希望讓更多的民眾認識腦血管瘤,減少腦中風的發生。
一般來說,腦動脈瘤好發於50歲至60歲的中年人,其中高危險群,除了高血壓外,還有高血糖、高血脂、動脈硬化等病友之外,有動脈瘤家族病史、自體免疫疾病、多囊性腎病的病友,以及年長的民眾、抽菸族群都得注意動脈瘤找上門。
許醫師也提到,上述高風險族群的共通點都是有動脈硬化。動脈硬化會使血管失去彈性,也會使血流的速度增加,衝擊動脈硬化後失去彈性的血管壁,是罹患腦動脈瘤的高危險群;而患有動脈瘤的病人,大部分都沒有症狀,只有少數人有頭痛或者複視的症狀發生,甚至得等到動脈瘤破裂後才會有頭部劇痛、甚至昏迷的症狀,所以被稱作是腦中的無聲炸彈。
根據統計,每100人就有三至五人患有腦動脈瘤,要抓出潛藏在腦中的炸彈,可以考慮用腦部核磁共振造影、電腦斷層血管攝影等檢查,儘早發現腦部動脈瘤。我們建議有腦動脈瘤或有蜘蛛膜下腔出血家族史的民眾,可以考慮進行檢測,以早期發現動脈瘤。另外,關心自己健康狀況的民眾,也可與醫師討論,決定是否進一步做影像檢查。
許醫師也指出「並非所有的動脈瘤都會破裂」,100個動脈瘤的患者,大約只有一個患者會在一年內有蜘蛛膜下腔出血的情形,而多數的腦動脈瘤能透過密切觀察後,以保守治療去進行追蹤。但是,腦動脈瘤破裂所造成的高死亡率以及高失能比例,總是讓病友們覺得應該要接受手術治療比較放心,若需進一步做手術治療,則要評估動脈瘤破裂及手術併發症等風險。
我們建議民眾平常宜保持規律的的生活作息,可多運動維持血管彈性,控制血壓,而抽煙的病人,建議一定要戒煙,預防動脈瘤從自我健康管理開始,降低動脈瘤產生的機率。